বুধবার, সেপ্টেম্বর ২০, ২০২৩
আসিফ হাসান:
প্যালিয়েটিভ কেয়ার সোসাইটি অব বাংলাদেশ (পিসিএসবি) দেশে প্যালিয়েটিভ সেবা সম্প্রসারণের লক্ষ্যে কাজ করে যাচ্ছে। সম্প্রতি সকলের জন্য উন্মুক্ত 'Introduction to Palliative Care.' শিরোনামে ৮ ঘণ্টার একদিনের একটি কোর্স পরিচালনা করে পিসিএসবি। গত প্রায় ৯ বছর পর্যন্ত আমি প্যালিয়েটিভ নিয়ে লেখালেখি, প্রশিক্ষণ এবং সক্রিয়ভাবে প্যালিয়েটিভসম্পর্কিত বিষয়গুলোর সাথে কমবেশি যুক্ত আছি। উল্লিখিত কোর্সটিতে আমিও অংশ নিয়েছিলাম। বাংলাদেশে প্রাতিষ্ঠানিকভাবে প্যালিয়েটিভ কেয়ার সূচনার পথিকৃৎ ও বঙ্গবন্ধু শেখ মুজিব মেডিকেল বিশ্ববিদ্যালয়ের প্যালিয়েটিভ মেডিসিন বিভাগের প্রতিষ্ঠাতা চেয়ারম্যান (অব.) অধ্যাপক ডা. নিজামউদ্দিন আহমেদ এবং সদস্য সচিব ডা. সানজিদা শাহরিয়ার-এর প্রত্যক্ষ তত্ত্বাবধানে প্রশিক্ষকবৃন্দ স্লাইডের সাহায্যে অনেক গুরুত্বপুর্ণ বিষয় নিয়ে প্রাণবন্ত আলোচনা করেন। যারা প্রশিক্ষণ দিয়েছেন তারা সবাই এই বিষয়ে অ্যাকাডেমিসিয়ান এবং অভিজ্ঞ। এমন একটি জটিল বিষয় নিয়ে এত কম সময়ে অনেক কিছুই হয়ত আলোচনা করা যায় না। তারপরেও প্রাথমিক একটা ধারণা দেয়ার জন্যই এই প্রয়াস। এই কোর্সটিতে ১২জন এমবিবিএস পাশ করা ডাক্তারও ছিলেন। তাদের মধ্যে কয়েকজন বললেন যে জীবনে এই প্রথম তারা প্যালিয়েটিভ বিষয়ে জানতে পারলেন।
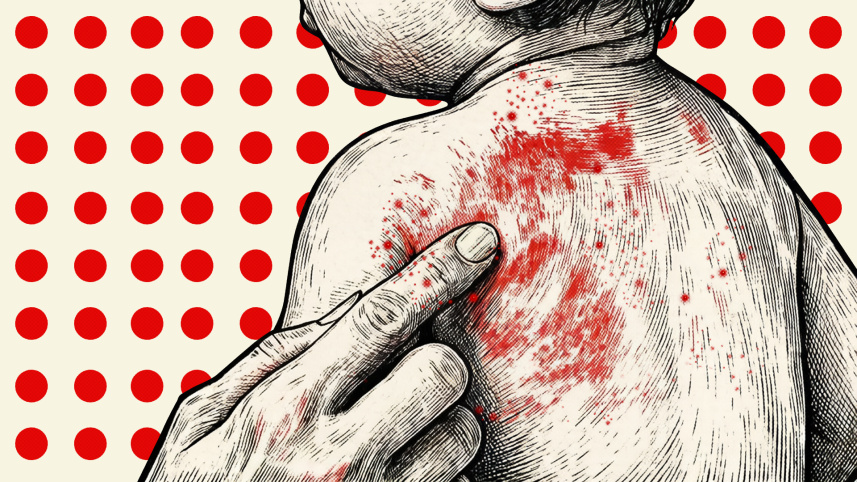
‘প্যালিয়েটিভ-সেবা’ সাধারণ চিকিৎসা ব্যবস্থার আওতায় পড়ে না। কারণ গতানুগতিক চিকিৎসা সেখানেই সম্ভব যেখানে রোগীর নিরাময় হবার সম্ভাবনা থাকে। চিকিৎসকের সক্রিয় সহযোগীতা যেখানে নিরর্থক হয়ে উঠে, সেখানে প্যালিয়েটিভ কেয়ারের কাজ শুরু হয়! ক্যান্সার, মস্তিস্ক, হার্ট, ফুসফুসের প্রদাহজনিত জটিল রোগ বা রক্ত জমাট বাঁধা অধিকাংশ সময়েই নিরাময়ের সীমা অতিক্রম করে। কিন্ত মৃত্যুঅবধি রোগী (বিশেষ করে বয়স্ক এবং শিশুরা) অমানুষিক ও অসহ্য ব্যথায় যন্ত্রণা পায়। এই সব ব্যথা উপশমের জন্য প্যালিয়েটিভ কেয়ারে আছে আধুনিক চিকিৎসা ব্যবস্থার আওতাভুক্ত বিভিন্ন পদ্ধতি। বিশেষ ক্ষেত্রে তরল মরফিন ইঞ্জেকশনও দেয়া হয়। সব ক্ষেত্রে অবশ্যই ডাক্তারের অনুমতি ও পরামর্শ গ্রহণ করা হয়ে থাকে। তবে মুলত চিকিৎসক, হসপিস-কর্মী, নার্স বা নিকটজনরাই এই সেবা দিয়ে থাকেন। শারীরিক ব্যথার উপশমে মানসিক ভারসাম্যের অত্যধিক প্রয়োজন। প্রশিক্ষিত সেবা-কর্মী জীবনের শেষ দিনগুলিতে শয্যাশায়ী রোগীর ব্যথা উপশমের জন্য ওষুধের সাথে সাথে তাকে মানসিক সঙ্গও দিয়ে থাকেন- যাতে সে মৃত্যুকে মেনে নিতে পারে। মৃত্যুর পরে আরেকটি জীবন আছে, এটা যদি রোগীর কাছে বিশ্বাসযোগ্য করে তোলা যায়, তাহলে সে মৃত্যুকে সহজে মেনে নিতে পারে। ব্যথার অনুভূতি তখন কমে যায়।
প্যালিয়েটিভের ধারণাটি আমাদের দেশে অপেক্ষাকৃত নতুন হলেও বিশ্বব্যাপী এর কার্যক্রম চলমান। বিশ্ব স্বাস্থ্য সংস্থা (WHO) প্যালিয়েটিভ কেয়ারের সংজ্ঞা দিতে গিয়ে বলছে, নিরাময়অযোগ্য মৃত্যুপথযাত্রিদের সেবা দেয়ার নামই প্যালিয়েটিভ কেয়ার। ‘প্যালিয়াটিভ কেয়ার’ হচ্ছে এমন একটি বিজ্ঞানসম্মত চিকিৎসা ব্যবস্থা-যা অনারোগ্য একজন মৃত্যুপথযাত্রীর অবশিষ্ট দিনগুলোর জন্য সর্বশেষ সেবা ও সহায়তা। দুরারোগ্য এমন কোনো অসুখ- যা আর কখনও ভালো হবার নয়, কিন্তু সংশ্লিষ্ট শারীরিক ব্যথার উপশমের ব্যবস্থা করা সম্ভব, সেইসব রোগীর শেষ দিনগুলি সহনীয় করে তোলার প্রচেষ্টা এবং সেবার ধারণাটি বর্তমান পৃথিবীতে ‘প্যালিয়াটিভ কেয়ার’ নামে পরিচিত। ‘প্যালিয়েটিভ কেয়ার এমন একটি উদ্যোগ- যা নিরাময় অযোগ্য রোগে আক্রান্ত রোগী এবং তার পরিবারের জীবনের গুনগত মান বাড়ায়- যা প্রাথমিক পর্যায়ে শনাক্তকরণ এবং নিঁখুত বিশ্লেষণসহ ব্যথা ও অন্যান্য শারীরিক, মনোসামাজিক এবং আত্মিক সমস্যাগুলো সমাধানের মাধ্যমে দুঃস্বহ কষ্ট প্রতিরোধ এবং প্রতিকারের প্রয়াস পায়।’ যদিও সাম্প্রতিক সময়ে আমেরিকার ল্যানসেট কমিশন প্যালিয়েটিভ কেয়ারের সংজ্ঞায় বলতে চাইছেন Serious Health Related Suffering (SHRS) বা ‘সঙ্কটাপন্ন স্বাস্থ্যজনিত ভোগান্তি’। কিন্ত এই সংজ্ঞা ও ‘চিকিৎসা-ধারণা’টি নিয়ে বিশেষজ্ঞদের মধ্যে মতানৈক্য রয়েছে।
করোনাকালীন বিশ্বব্যাপী মৃত্যুর মিছিলে প্যালিয়েটিভ কেয়ারের প্রয়োজনীয়তা অনুভূত হয়েছে সবচেয়ে বেশি। কভিড ২০-এর নিষ্ঠুর বাস্তবতায় আমরা মাঝে মাঝে বিভ্রান্ত হচ্ছি এই ভেবে যে, আমাদের মধ্যে মানবিকতা বাড়ছে না কমছে। আমাদের কাছে মৃত্যু এখন শুধু একটি সংখ্যামাত্র। সাম্প্রতিক বছরগুলোতে এমন গবেষণা হয়েছে যা ইঙ্গিত করে যে বাংলাদেশে বয়স্ক জনসংখ্যা বৃদ্ধি পাচ্ছে। বর্তমানে ১.৩ কোটিরও বেশি বাংলাদেশি ৬০ বা তার বেশি বয়সী, ২০৫০ সালের মধ্যে যা ৩.৬ কোটি হবে। এই পরিবর্তিত জনসংখ্যা আমাদের স্বাস্থ্যসেবা এবং প্যালিয়েটিভ কেয়ারের চাহিদা কতটা বাড়িয়ে তুলবে, তা জানার জন্য আমাদের আরও গবেষণা এবং আলোচনার প্রয়োজন। রোগী এবং তার পরিবারের প্রয়োজন ও প্রত্যাশা মেটানোর সাফল্য এবং ব্যর্থতা, মূলত প্রশিক্ষণ ও দক্ষতার উপর নির্ভরশীল। শুধুমাত্র সফলভাবে পৃথক রোগে আক্রান্ত রোগীর চিকিৎসার পরিবর্তে রোগী এবং তার পরিবারের প্রয়োজন ও প্রত্যাশা মেটানো বেশি গুরুত্বপূর্ণ। পরিসংখ্যানে দেখা গেছে একজন প্যালিয়েটিভ রোগীর চিকিৎসায় চিকিৎসকের ভূমিকা ২৫ থেকে ৩০ শতাংশ। বাকি অংশের ব্যবস্থপনা করতে পারে পরিবারের সদস্য, বন্ধুবান্ধব, সমাজ বা সর্বোপরি যথাযথ কর্তৃপক্ষ। এইসব রোগীর জন্য আমাদের দেশে কোন সংগঠিত চিকিৎসা সেবা ব্যবস্থা নেই। অত্যন্ত অল্প ব্যয়ে সীমিত প্রশিক্ষণে পৃথিবীর বেশ কটি দেশ তাদের অনারোগ্য অসুস্থতায় আক্রান্ত রোগীদের জন্য একটি জাতীয় উপসর্গ-প্রশমণ চিকিৎসা সেবা ব্যবস্থা এবং ব্যথামুক্ত অন্তিম সময় নিশ্চিত করতে পেরেছে। দক্ষিণ ভারতের কেরালা, উগান্ডা, তানজানিয়া এবং দক্ষিণ আফ্রিকার মত উন্নয়নশীল দেশগুলোতে সমাজের সবাই মিলে ‘সমাজভিত্তিক প্যালিয়েটিভ কেয়ার’ নামে এক নতুন মাত্রার সংযোজন করেছে। আশার কথা হচ্ছে আমাদের দেশেও কেরালা মডেল অনুসরণ করে বস্তি এলাকায় কিছু সেবা দেয়া হচ্ছে। আমাদের মত দেশে এই চিকিৎসা সেবা তখনি সফলতা পাবে যখন এটি বাড়ি বাড়ি পর্যায়ে অর্থাৎ কমিউনিটিভিত্তিক ব্যবস্থার আওতায় চলে আসবে। এজন্য দরকার সমন্বয়ভিত্তিক সামাজিক সচেতনতা এবং কর্তৃপক্ষের যথাযথ পদক্ষেপ গ্রহণ।
পরিসংখ্যানগত ধারণা যে, ২০৫০ সাল নাগাদ প্রতিবছর নতুন ক্যান্সার রোগীর সংখ্যা দাঁড়াবে প্রায় ২ কোটি ৪০ লাখ। এইসব রোগীর দুই-তৃতীয়াংশই থাকবে উন্নয়নশীল দেশগুলোতে-যারা মোট বিশ্বস্বাস্থ্য ব্যয় খাতের মাত্র ১০ শতাংশ অর্থ ব্যবহার করে। তাহলে এইসব মানুষ কী জীবনের প্রান্তিক সময়টুকু কোন চিকিৎসাই পাবে না? অথচ সবাই চায়, নিজের এবং প্রিয়জনদের জীবনের পরিসমাপ্তি যেন শান্তিতে আর স্বস্তিতে হতে পারে। সহজ, স্বাভাবিক ও প্রশান্তির মৃত্যু সবারই কাম্য।
এমআই